Conoce las ventajas de la cirugía Lasik
La cirugía Lasik corrige de forma inmediata el problema visual del paciente como el astigmatismo, la presbicia, la hipermetropía y la miopía. Además, es indolora, ambulatoria y tiene resultados rápidos. […]
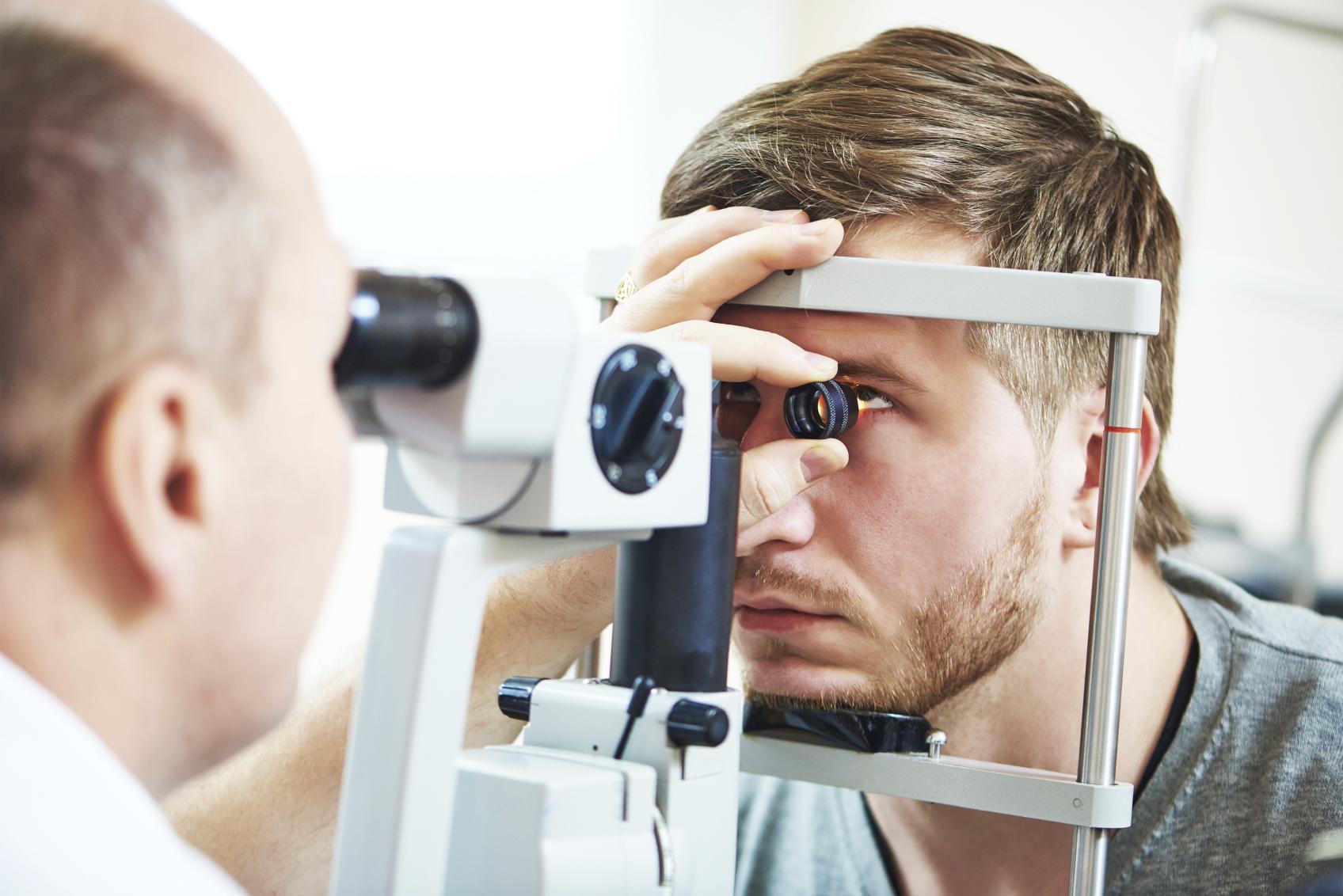
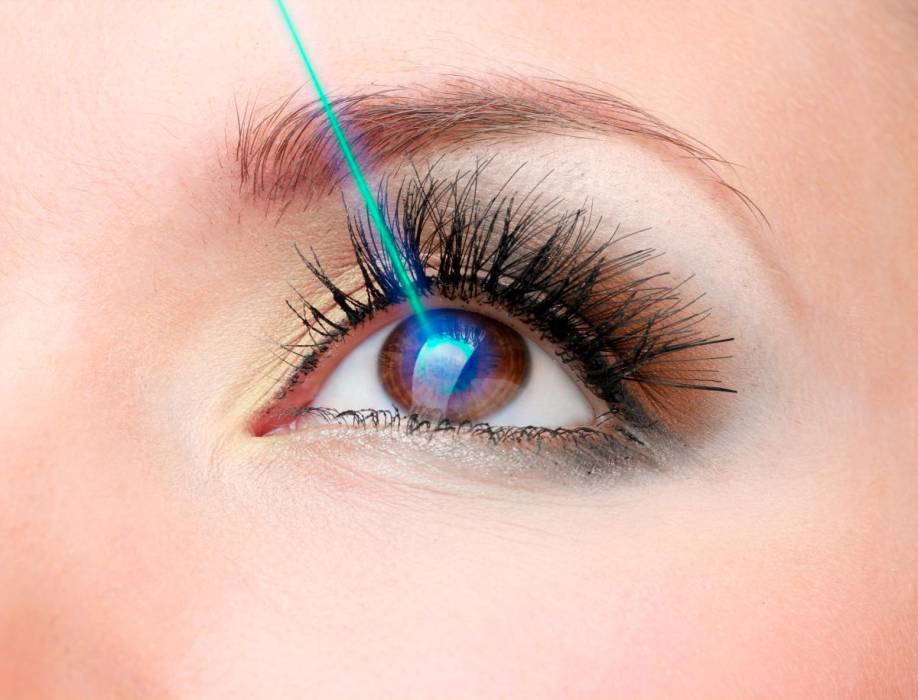
La cirugía Lasik corrige de forma inmediata el problema visual del paciente como el astigmatismo, la presbicia, la hipermetropía y la miopía. Además, es indolora, ambulatoria y tiene resultados rápidos. […]